Почему растет косточка на большом пальце ноги, и как от неё избавиться
Те, у кого есть косточка на первом пальце стоп, не на словах знают, насколько она портит внешний вид ноги. Нога становится некрасивой и обувь и настроение. Деформация стопы не только отравляет жизнь человека, но еще возникает ситуация когда, приходится терпеть невыносимую боль. Что делать если растет косточка? К кому обращаться, и какие технологии сегодня используют? Подробности читаем далее.
ПРИЧИНЫ РАЗВИТИЯ ПАТОЛОГИИ
Вальгусная деформация большого пальца стопы, это медицинский диагноз. В народе именуется  косточкой или шишечкой. По статистике 98% людей в пожилом возрасте страдают этой патологией.
косточкой или шишечкой. По статистике 98% людей в пожилом возрасте страдают этой патологией.
Основной причиной данной патологии, является поперечное плоскостопие. Существует статистика, что у женщин после 20 лет поперечное плоскостопие встречается почти в 55% случаев. И при этом, большинство из них не знают, о том, что оно у них есть.
Почему так получается?
Выше было сказано, что 55% имеют поперечное плоскостопие, на деформацию первого пальца, в этом возрасте возникает только у 15%. То есть 40% женщин, у которых абсолютно ровная стопа, они не подозревают, о наличии поперечного плоскостопия. Но постепенно с возрастом, оно приводит к возникновению деформации первого пальца и остальных пальцев стопы, у большего числа прекрасного пола.
Причиной развития поперечного плоскостопия, является врожденная слабость неполноценность связочного аппарата переднего отдела стопы, и поперечных волоком подошвенного апоневроза. Стоит сказать, что у многих женщин это врожденная слабость неполноценно соединительной ткани передается по наследству.
ЧТО ТАКОЕ ПОПЕРЕЧНОЕ ПЛОСКОСТОПИЕ
Плюсневые кости, в здоровой стопе расположены параллельно по отношению друг к другу. При поперечном плоскостопии эти плюсневые косточки расходятся в виде веера, постепенно меняя естественное расположение пальцев стопы. Пальцы на ногах испытывают давление, от чего могут деформироваться. В первую очередь в процесс вовлекается большой палец стопы, а именно первый плюснефаланговый сустав. Головка плюсневой кости при этом выпирает, и возникает та самая шишка.
КАКИЕ ПРОЦЕССЫ ПРОИСХОДЯТ В СТОПЕ
В нормальный стопе, плюсневые кости располагаются почти параллельно, и каждый пальчик должен стоять в оси соответствующий плюсневой кости. Основой развития поперечного плоскостопия является отклонение плюсневых костей, и первую очередь отходит кнутри первая плюсневая кость. Первый пальчик не может оставаться в таком положении, тоже оттопыренным кнутри и за счет сухожилий он начинает отклоняться кнаружи. Притом этот процесс нарастает в геометрической прогрессии. Чем больше отклоняется кнутри первая плюсневая кость, тем больше первый палец отклоняется кнаружи. В итоге возникает деформация, то есть не за счет нароста возникает косточка. Косточка возникает за счет указанных геометрических отклонений.
С ЧЕМ СВЯЗАН УГОЛ ОТКЛОНЕНИЯ
У кого-то этот угол большой, а у кого-то он меньше, это связано с состоянием связочного аппарата,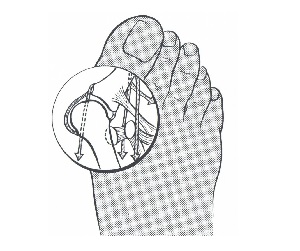 и поперечных волокон подошвенного апоневроза, который в дистальном отделе удерживает плюсневые кости вместе. Но бывает, что наоборот пятая плюсневая кость отклоняется кнаружи. В этом случае пятый пальчик тоже наклоняется в сторону средних пальцев. То есть он отклоняется кнутри.
и поперечных волокон подошвенного апоневроза, который в дистальном отделе удерживает плюсневые кости вместе. Но бывает, что наоборот пятая плюсневая кость отклоняется кнаружи. В этом случае пятый пальчик тоже наклоняется в сторону средних пальцев. То есть он отклоняется кнутри.
Есть еще третий вариант, когда плюсневые кости не расходятся в стороны, и боковые пальчики остаются в ровном правильном положении, стопа узкая. А вот именно средние плюсневые кости начинают опускаться в сторону подошвы. Тогда под головками средних плюсневых костей, возникает так называемая омозолелость, это уже дефект стопы и свидетельствует о поперечном плоскостопии. Поэтому 40% девушек при абсолютно ровных пальцах, основным клиническим признаком поперечного плоскостопия (при еще не деформированных пальцев) является возникновение омозолелостей. Иногда сопровождающийся болевым синдромом, на подошвенной поверхности под головками второй, третьей или четвертой плюсневой кости.
КАКУЮ ОБУВЬ НУЖНО НОСИТЬ
Женщины, любят узкие туфельки на высоком каблуке, что у нас получается с пальчиками в этой обуви? Пальчики стремятся к средней линии, то есть и первый отклоняется кнаружи, и пятый отклоняется кнутри. Второй момент это высота каблука. Если взять обувь с высотой каблука 2 см, то 50% нагрузки приходится на пятку и 50% на передний отдел стопы.
Если взять обувь с высотой каблука всего лишь 8 см, то на передний отдел стопы уже приходится 85%. Пальцы уходят к верху, возрастает нагрузка под головками средних плюсневых костей. Как мы понимаем, 8 см это не предел женского каблука.
СТАДИИ ПЕРВОГО ПЛЮСНЕФАЛАНГОВОГО ПАЛЬЦА
В основном стадийность, определяется величиной отклонения первого пальца. Большинство специалистов выделяют 3 или 4 стадии заболевания.
Предположим, если взять стадию 4-х степенную:1. степень – отклонение большого пальца до 20
2. степень – отклонение от 20 до 30
3. степень – отклонение от 30 до 40
4. степень – отклонение свыше 40
НЕХИРУРГИЧЕСКИЕ МЕТОДИКИ ЛЕЧЕНИЯ
Вальгусная ортопедическая шина состоит из бандажа, специальной прокладки и пористой подушки.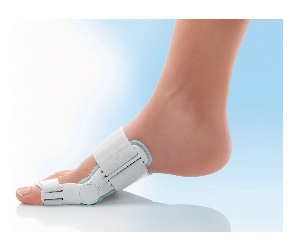 На первых этапах, задача этой конструкции снизить боль во время ходьбы. А затем исправить положение большого пальца, и восстановить расположение сустава. Шина фиксируется на стопе. Плюсневая подкладка будет поддерживать поперечный свод стопы во время ходьбы, если в обуви нет стелек или супинатора. Вальгусную шину можно носить в основном ночью, это разгрузит передний отдел стопы, улучшает кровоснабжение и питание тканей и суставов.
На первых этапах, задача этой конструкции снизить боль во время ходьбы. А затем исправить положение большого пальца, и восстановить расположение сустава. Шина фиксируется на стопе. Плюсневая подкладка будет поддерживать поперечный свод стопы во время ходьбы, если в обуви нет стелек или супинатора. Вальгусную шину можно носить в основном ночью, это разгрузит передний отдел стопы, улучшает кровоснабжение и питание тканей и суставов.
Шины, корригирующие положение первого пальца при его вальгусной деформации, должны использоваться в лечении поперечного плоскостопия отклонения 1 пальца. Но надо понимать, что даже при постоянном использовании этих шин, исправить консервативным путем отклонения первого пальца невозможно. Основная задача шины, не дать деформации первого пальца увеличиваться быстрыми темпами. При ее использовании скорость развития от деформации значительно замедляется. Рекомендуются эти шины, обязательно в послеоперационном периоде, после хирургических вмешательств как профилактика отклонения первого пальца кнаружи.
КАКИЕ МЕТОДИКИ ИСПОЛЬЗУЮТ ХИРУРГИ - ОРТОПЕДЫ
Общемировая тенденция то, что именно при поперечном плоскостопии основным методом лечения, естественно является метод хирургический. Задача любой хирургической методики, придвинуть первую плюсневую кость к остальным, то есть вернуть на свое правильное место.
Эта задача может решаться различными путями. Если деформация переднего отдела не фиксирована (при клиническом осмотре берут и сжимают стопу, она легко собирается), то возможной операции по пересадке сухожилий, которые осуществляют стяжку переднего отдела стопы. Но в большинстве случаев, эта деформация расширения переднего отдела стопы, она уже фиксированная. Поэтому, единственно возможным вариантом вернуть первую плюсневую кость на место, является так называемая ее остеотомия.
КАК ПРОХОДИТ ОПЕРАЦИЯ
Боль при ходьбе самая частая жалоба людей, у которых появилась та самая косточка на ноге. Если долго не обращать на нее внимания, потребуется помощь хирурга.
Если долго не обращать на нее внимания, потребуется помощь хирурга.
Имеется две основные проблемы: выраженный болевой синдром и сама деформация переднего отдела стопы, которое затрудняет ношения обычной обуви, и снижает качество жизни пациентов. Выполняется регулирующая операция на стопе, смысл которой будет состоять не только в удалении небольшой выступающий части косточки, но в проведении остеотомии, основания первой плюсневой кости. Такая операция, наиболее подходящая для исправления умеренных и тяжелых форм вальгусной деформации. Цель остеотомии, восстановить нормальное положение отклоненных пальцев, правильно зафиксировать суставы, купировать боль и устранить причину воспаления.
В ходе операции, полностью устраняется деформации первого пальца. Суживается передний отдел стопы, то есть практически восстанавливается нормальная анатомическая форма. Инструменты, которыми работает врач, достаточно миниатюрные. Маленькие косточки стопы требует к себе бережного подхода. Особое внимание уделяется сухожилиям. Важно придать им правильное положение, чтобы стопа могла нормально работать.
После операции пользуются специальной ортопедической обувью, которая называется ботинок барука. Через 3-4 дня после операции, пациенты ходят с использованием этого ботинка, приступая на оперированную ногу. Это позволяет значительно облегчить послеоперационный период.
После того, как плюсневая кость срастется, на это уйдет примерно 6 недель, начинается восстановительный период. Это еще несколько недель физио процедур и сеансов ЛФК. И результат, к которому вы так долго шли порадует.
ПОЧЕМУ ЖЕНЩИНЫ ЧАЩЕ СТРАДАЮТ ОТ ЭТОГО ЗАБОЛЕВАНИЯ, ЧЕМ
Есть две основных причины:1. Связочный аппарат переднего отдела стопы у женщин менее прочный, чем у мужчин.
2. Значительный провоцирующий фактор, ношение обуви на высоком каблуке и с узким носком.
СМАЗЫВАНИЕ ЙОДОМ, СПОСОБСТВУЕТ УМЕНЬШЕНИЮ КОСТОЧКИ
Дело в том, что когда косточка выступает внутри, она постоянно контактирует с обувью. Здесь возникает воспаление, и образуется такая бурса, это мягко тканый элемент, который увеличивает эту косточку. Если вы смазываете йодом, вы уменьшаете воспаление мягких тканей и величину слизистой бусы. То есть снимается болевой синдром и чуть-чуть отек, но на саму костную часть и косточку, йод не воздействует, это не приведет к уменьшению.
1. Лица, работа которых связана с длительным стоянием в неподвижном положении на ногах, рекомендовано больше ходить, а не стоять.
2. Уже неоднократно упоминалось, обувь, которую вы носите должна быть правильная. Лучше использовать ортопедическую обувь.
3. Следующий момент, особенно касается девушек в определенный период их жизни, а именно во время беременности. Как известно, у девушки во время беременности увеличивается масса тела, это один фактор. Следующий фактор, во второй половине беременности в организме женщины вырабатывается специальный гормон релаксин, который приводит к снижению прочности связочного аппарата. Это подготовка организма женщины для родов естественным путем, но это же касается и связок стопы их прочность тоже снижается. Поэтому всем женщинам, во второй половине беременности не лишним будет ношение и использование профилактических ортопедических стелек.